La expresión bacterias más resistentes, se refiere a aquellas que se han fortalecido progresivamente contra los antibacterianos creados por el hombre, para neutralizarlas. Son formas de vida que han evolucionado, a tal punto, que parecen haber encontrado los mecanismos de defensa para evitar ser controladas.
Los albores del siglo XX fueron testigos de uno de los descubrimientos más importantes para la humanidad, desde el fuego. En 1928, el científico británico Alexander Fleming haría un descubrimiento de importancia sin precedentes, mientras estudiaba cultivos de bacterias en su laboratorio. Encontró y desarrolló la penicilina, el primer antibiótico conocido por la humanidad.
Este afortunado evento, representa un hito en la historia de la medicina y del hombre. Antes de la penicilina, prácticamente todas las infecciones eran mortales; la meningitis bacteriana, la amigdalitis, la tuberculosis, entre muchas otras. Gracias a este hallazgo fortuito, se redujeron drásticamente las tasas de mortalidad, y el hombre comenzó a ganarle la batalla a las bacterias.
Sin embargo, esto se ha revertido con el tiempo. La OMS ha alertado recientemente sobre la capacidad de las bacterias para resistirse a los antibióticos. Las muertes por enfermedades infecciosas históricamente derrotadas aumentan, y las bacterias comienzan a ganar terreno nuevamente. Entre estas, hay algunas particularmente agresivas contra el sistema inmunológico humano.
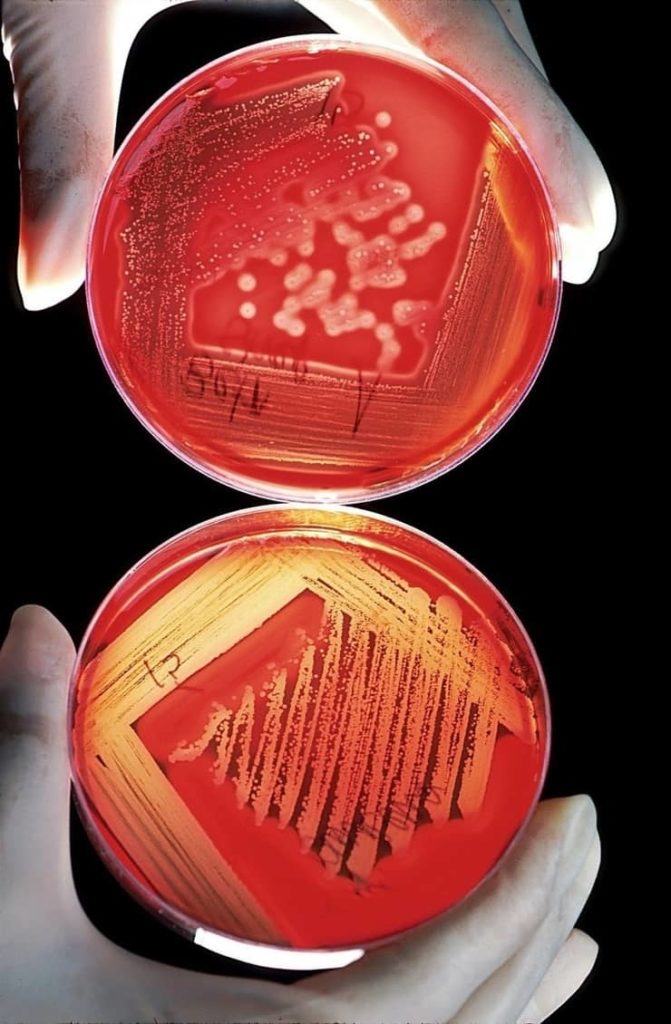
Table of Contents
¿Por qué son las bacterias más resistentes en la actualidad?
La Organización Mundial de la Salud realiza actualmente una labor de seguimiento al comportamiento de las bacterias más resistentes a los fármacos. La lista monitoreada, es el resultado de estudios de parámetros establecidos para medir el grado de resistencia y la peligrosidad de la bacteria. Lo primero, sin embargo, es definir las siguientes interrogantes:
- ¿Qué es la resistencia bacteriana? Es la capacidad desarrollada por algunos microorganismos para neutralizar los efectos de los medicamentos. Ocurre cuando en el ecosistema bacteriano, aparecen cepas inmunes a las funciones bacteriostáticas y bactericidas de los antibióticos.
- ¿Por qué se hacen resistentes? Algunos científicos lo consideran como parte de la evolución natural. Las bacterias responden a la presión de los múltiples medicamentos, sufriendo mutaciones que las fortalecen. Es una cuestión de sobrevivencia.
Sin embargo, entre las causas más comunes de este problema de salud pública, está el uso indiscriminado de antibióticos por parte de la población. Por ejemplo, cuando las personas sanas toman antibióticos, el ecosistema bacterial natural del organismo comienza a defenderse y se incrementa la población. Esto las hace mucho más fuertes.
¿Qué son las superbacterias?
Las superbacterias o bacterias más resistenes, son aquellas que han logrado desarrollar mecanismos para evitar los efectos de los diferentes antibióticos utilizados para enfrentar infecciones graves. Las superbacterias no solo tienen la capacidad de defenderse de los fármacos, comparten sus propiedades defensivas con las bacterias sanas que viven en el organismo.
Son consideradas como una pesadilla por médicos e investigadores, provocando infecciones respiratorias, digestivas, cerebrales y sanguíneas, al invadir y colonizar zonas a las que no pertenecen. Pueden ser potencialmente letales, al ser sumamente difíciles y a veces imposibles de eliminar con los antibióticos.
Hay bacterias en todas partes
La existencia de las bacterias no está asociada exclusivamente a la presencia de enfermedades. Están en todas partes, y la mayoría son indispensables para la conservación de la vida en el planeta. No todas son agentes letales, como suele pensarse. En el intestino humano, por ejemplo, viven más de 100 millones de bacterias en una relación simbiótica de mutuo beneficio.
Las bacterias, son microorganismos que poseen una gran capacidad de adaptación y la facultad de reprogramarse todas las veces que lo requieran, para enfrentar circunstancias adversas. Esto es lo que, en realidad, ha representado un problema creciente para los seres humanos.
Cuando las bacterias patógenas, que sí son nocivas para la salud, generan cuadros infecciosos y son atacadas con antibióticos, se defienden utilizando la misma estrategia. Se reinventan haciéndose inmunes a los efectos de los medicamentos, lo que puede llevar a la persona enferma a la muerte.
En este contexto, cada vez son más las bacterias que se defienden exitosamente de los antibióticos. Sin embargo, no todas son tan peligrosas para la vida de las personas como las que se presentan a continuación. Acinetobacter baumannii, las Enterobacteriaceae, Pseudomonas aeruginosa, N. gonorrhoeae y S. aureus están catalogadas como algunas de las bacterias más resistentes.
1. Acinetobacter baumannii
El Acinetobacter baumannii es una de las bacterias más resistentes del tipo cocobacilo Gram negativo, especialmente resistente a casi todos los antibióticos. Puede causar graves infecciones pulmonares, cerebrales y sanguíneas. También, produce infecciones en el tracto urinario y en las heridas.
Su medio de propagación es por contacto directo y se encuentra en la piel, en la comida, en el agua o en la tierra. También, suele ser muy común en áreas hospitalarias y es altamente contagiosa. Por ello, está catalogada como prioridad 1 (crítica), por la OMS, en la lista de patógenos peligrosos en espera por la fabricación de antibióticos nuevos.
No todas las personas están propensas a sufrir infecciones por A. baumannii. El mayor riesgo lo tienen quienes poseen un sistema inmunológico débil y los que están en cuidados intensivos, conectados a respiradores mecánicos. También, personas con hábitos de higiene deficientes, así como los que tienen heridas abiertas o están en contacto directo con un infectado por la bacteria.
¿Qué enfermedades provoca?
Estas son las enfermedades más comúnmente causadas por la A. baumannii:
- Meningitis. Es una peligrosa enfermedad infecciosa que afecta al cerebro y a la médula espinal. Puede ser letal o dejar secuelas permanentes en el paciente.
- Neumonía. Las infecciones respiratorias normalmente son adquiridas por pacientes críticos, colonizando fácil y rápidamente el sistema respiratorio de personas inmunocomprometidas. Las vías más rápidas de contaminación son la boca y la nariz.
- Infecciones sanguíneas. La bacteria puede ser inoculada en la sangre a través de soluciones intravenosas. También, cuando hay infecciones en otras partes del cuerpo, estas bacterias pueden migrar a la sangre empeorando el cuadro clínico. La sangre es un medio estéril, así que la detección de bacterias es indicativo de una infección conocida como bacteriemia.
- Enfermedades del tracto urinario. Esta bacteria causa infecciones en los riñones, vejiga y uréteres, y es adquirida frecuentemente al usar el baño. También, puede ser introducida en el organismo a través de sondas o catéteres.
- Infecciones en heridas. Cualquier herida abierta está expuesta a contaminarse con esta bacteria, si no se toman las medidas adecuadas para su tratamiento. De igual manera, provoca infecciones en lesiones supurantes, como los absesos. A través de las heridas, las bacterias pasan directamente a la sangre provocando la bacteriemia.
Síntomas generales
Los síntomas más comunes de una infección por A. baumannii son:
- Tos, problemas para respirar y dolor en el tórax.
- Fiebre alta y escalofríos.
- Ardor al orinar.
- Dolor de cabeza y sensación de rigidez en la zona del cuello.
- Áreas enrojecidas, con dolor, inflamadas y calientes al tacto.
- Áreas con una tonalidad naranja, inflamada y con ampollas.
Prevención del contagio
La persona que ha sido infectada por A. baumannii debe cumplir con las siguientes medidas profilácticas, para evitar poner en riesgo a otras personas:
- Mantener las heridas limpias y protegidas. No se debe tocar ninguna herida o utensilios utilizados para curarlas o limpiarlas. Insumos como vendajes, gasas y algodón, deben colocarse en una bolsa sellada y ser desechados inmediatamente.
- Lavarse las manos frecuentemente. Usar suficiente agua y jabón después de ir al baño. Lavarse las manos antes de tocarse la cara, y preparar o servir alimentos. Se puede utilizar un gel antibacterial, si se tiene.
- Cubrirse siempre la boca al toser. Siempre se debe toser o estornudar en un pañuelo desechable o en la manga de la camisa.
- Evitar compartir objetos de uso personal. Como por ejemplo; toallas, cubiertos, vasos, tazas, pañuelos o cualquier otro artículo personal.
Capacidad de resistencia de la A. baumannii
Esta bacteria ha desarrollado mecanismos muy efectivos de defensa contra los siguientes antibióticos; todos los betalactámicos y carbapenémicos, quinolonas, polimixinas y aminoglicósidos. Esto ha dificultado, en gran medida, el control de las infecciones causadas por esta bacteria.
2. Enterobacteriaceae
Las enterobacterias, es un grupo bastante heterogéneo de bacilos Gram negativos que normalmente forman parte del ecosistema de la microbiota intestinal. Está conformado por unas 100 especies que pueden ser multirresistentes a los antimicrobianos.
Entre estos microorganismos, algunos no son causa frecuente de enfermedades, mientras que otros como las salmonelas y las shigelas, siempre provocan graves enfermedades en los humanos. De acuerdo a la OMS, es una bacteria prioridad 1 (crítica).
Sin embargo, son la Escherichia coli y la K. pneumoniae, las enterobacterias que más enfermedades causan en las personas. La E. coli suele provocar infecciones comunes en el tracto urinario o diarreas. La K. pneumoniae, es una bacteria básicamente intrahospitalaria que causa enfermedades asociadas al sector salud o nosocomiales, como sepsis o neumonía en pacientes en terapia intensiva.
Factores de riesgo
Entre las condiciones que determinan la predisposición a adquirir infecciones este tipo de bacterias más resistentes, podemos mencionar:
- Edad y gravedad del paciente.
- Tiempo hospitalizado y permanencia en cuidados intensivos.
- Uso de métodos de diagnóstico y terapéuticos invasivos, tales como; catéteres, endoscopias, intubación, ventilación mecánica y hemodiálisis.
- Malnutrición.
- Enfermedades como la diabetes, la insuficiencia renal crónica, las neoplasias, la cirrosis y las enfermedades hematológicas.
- En los neonatos aumentan los riesgos al nacer bajos de peso y desnutridos.
Cómo prevenir las infecciones por enterobacterias
Las enterobacterias multirresistentes a los antibióticos son responsables de altas tasas de mortalidad, especialmente entre pacientes críticos. Por eso, se recomiendan las siguientes medidas preventivas:
- En las personas sanas. Son importantes los hábitos de higiene, como lavarse frecuentemente las manos con jabón o desinfectante con alcohol. También, una sana alimentación, realizar ejercicios y mantener, en general, prácticas saludables como dormir suficiente, son medidas básicas para evitar enfermedades.
- Para el personal de salud. Efectuar una observación estricta de los protocolos para tratar enfermos críticos. Además del manejo adecuado y correcto de desechos de consumibles médicos y reducir al mínimo los dispositivos invasivos. También, se recomienda extremar las medidas de control, frente a infecciones por enterobacterias.
Capacidad de resistencia de las enterobacterias
No es casual que dentro de esta gran familia se encuentren superbacterias, que integran la lista prioritaria de las bacterias más resistentes. Además de ser resistentes a los carbapenémicos, tiene la capacidad de fabricar ESBL o BLEE en español. Es una enzima que descompone los antibióticos afines a la penicilina, y que actúa neutralizando su efecto.
3. Pseudomonas aeruginosa
Esta variedad del género Pseudomonas, es una de las bacterias más resistentes a los antimicrobianos que existe. Se consideran patógenos oportunistas comúnmente presentes en los hospitales, que causan infecciones en pacientes con asistencia respiratoria mecánica, debilidades crónicas, neutropenia o quemados. Es decir, atacan a personas vulnerables, con el sistema inmunológico comprometido.
Pueden localizarse en lavamanos, bacinillas para orinar y soluciones antisépticas. Es importante que el personal sanitario cumpla estrictamente con los protocolos para el control de infecciones. De lo contrario, es probable que contaminen a personas internadas en cuidados intensivos, área de quemados o neonatos.
Los cuadros infecciosos producidos por esta bacteria más resistente, suelen ser muy graves y, en muchos casos, mortales. Si no se controla un brote a tiempo, puede causar una epidemia. En la lista de la OMS, para la investigación y desarrollo de nuevos fármacos, es considerada prioridad 1 (crítica).
Grupos de riesgo
Al tratarse de una bacteria nosocomial, se requieren ciertas condiciones especiales. En primer lugar, el sujeto debe ser susceptible, es decir, el germen debe encontrar un huésped idóneo para reproducirse y atacar. En un hospital, las personas más propensas son las que padecen de cáncer, enfermos de VIH, pacientes en quimioterapia, neonatos con sistemas inmunológicos deficientes.
Es importante saber que no todas las cepas tienen el mismo nivel de virulencia. Pero, algunas cepas expresan determinados factores de virulencia que la hacen más patógenas. Finalmente, otra condición propicia para la infección son los ambientes húmedos, que favorecen su propagación.
Patologías asociadas
Considerada como una de las bacterias más resistentes, la P. aeruginosa puede atacar prácticamente todos los sistemas. Si encuentra las condiciones propicias, puede ocasionar neumonía, graves infecciones urinarias, infecciones en heridas quirúrgicas, otitis e infecciones en válvulas cardíacas.
¿Cómo prevenir infecciones?
En vista de que se trata de una bacteria particularmente difícil de controlar, una vez ha colonizado los tejidos y sistemas, la prevención es fundamental. Por eso, la recomendación es lavar las manos con abundante agua y jabón, desinfectar los equipos y utensilios utilizados y mantener las áreas completamente limpias. Se recomienda el uso de alcohol al 70%.
Capacidad de resistencia de la P. aeruginosa
Las membranas de esta bacteria son impermeables, es decir, presentan una resistencia natural a ciertos antimicrobianos. Esto le permite protegerse de la acción de muchos antibióticos como las tetraciclinas, el cloranfenicol, los macrólidos, las cefalosporinas, entre otras.
Se trata de una verdadera superbacteria que, además de compartir información con otras cepas para fortalecerse, va realizando cambios durante el tratamiento.
4. Staphylococcus aureus
Los Staphylococcus son una familia de más de 30 clases de bacterias. Entre estas, el S. aureus, provoca la mayor parte de infecciones que son causadas que se dan por estafilococos y asimismo las más graves. Esta bacteria se encuentra en la piel de aproximadamente el 20% de personas adultas. En las personas que trabajan en hospitales, este porcentaje suele ser mayor.
Normalmente, los portadores de la bacteria no presentan ningún síntoma observable de infección. Esto facilita la propagación, que se produce de una persona a otra, al tocar objetos contaminados, o por estar cerca de enfermos cuando tosen o estornudan. Esta bacteria es considerada prioridad 2 (elevada), en la lista publicada por la OMS.
Condiciones ideales para que se den infecciones por estafilococos
Algunas situaciones, médicas o no, pueden crear las condiciones para que los estafilococos provoquen una infección. Estas son:
- Cuando un catéter no se retira a tiempo, se producen infecciones en el torrente sanguíneo.
- Inyectarse drogas, compartiendo las jeringas puede producir una endocarditis.
- La presencia de úlceras en el pie diabético, una infección sanguínea o en los tejidos blandos pueden causar que la bacteria se propague hasta el hueso. Esto causa osteomielitis.
- Una persona inmunodeprimida, ya sea por una gripe mal tratada, septicemia, uso de fármacos depresores o depender de ventilación mecánica, está expuesta a contraer neumonía.
Síntomas de las infecciones causadas por estafilococos
Estos van a depender de cada tipo:
- Infecciones cutáneas. Suelen lucir como granos inflamados, de color rojo que producen mucho dolor. Pueden estar llenos de pus u otros fluidos.
- Infecciones óseas. Entre sus síntomas están la fiebre y los escalofríos. El área afectada suele verse inflamada, caliente y enrojecida. También, hay dolor.
- Endocarditis. Los síntomas de esta son muy parecidos a los de una gripe común como, por ejemplo, fiebre, sensación de debilidad y escalofríos. Igualmente, produce dificultad al respirar, taquicardia y retención de líquidos en brazos y piernas.
- Intoxicación debido a alimentos contaminados. La persona pierde muchos líquidos debido a la diarrea y los vómitos, lo que le puede causar deshidratación. También se presenta fiebre.
- Neumonía. Tos, fiebre alta, dificultad para respirar, escalofríos y dolor fuerte en el pecho.
Capacidad de resistencia de S. aureus
S. aureus presenta múltiple resistencia a la gentamicina, la clindamicina, la vancomicina y a la ciprofloxacina. Sin embargo, cuando muestra cierta sensibilidad hacia la meticilina, también lo hace hacia estos fármacos.
5. Neisseria gonorrhoeae
La N. gonorrhoeae es una de las bacterias más resistentes y es causante de la gonorrea, enfermedad que casi siempre se transmite por contacto sexual. Esta enfermedad no solo afecta los órganos sexuales. El cuadro completo viene acompañado por conjuntivitis, infecciones en la faringe, inflamaciones cervicales y se manifiesta con mucho dolor y secreciones purulentas.
Una vez que se diagnostica la enfermedad, el tratamiento incluye diversos antibióticos. Sin embargo, esta bacteria ha desarrollado una creciente resistencia a la acción de prácticamente todos los antibióticos, lo que representa un problema de salud pública. Está en la lista de la OMS como prioridad 2 (elevada), para investigación y desarrollo de nuevos antibióticos contra bacterias más resistentes.
Signos y síntomas de la gonorrea
Por lo general, solo un 15% son asintomáticos, mientras que un 25% presenta síntomas mínimos. La mayoría suele padecer de los siguientes síntomas:
- Uretritis. La bacteria suele incubarse en los hombres durante unos 14 días. Luego sufre molestias en la uretra, hipersensibilidad e intenso dolor peniano, disuria y secreción purulenta. Al avanzar la infección, el paciente comienza a sufrir de polaquiuria.
- Epididimitis. Se manifiesta con dolor al tacto e inflamación del escroto.
- Cervicitis. Entre los síntomas se pueden mencionar secreción cervical purulenta, orificio cervical eritematoso, disuria, flujo vaginal purulento, irritación vulvar y edema.
- Enfermedad inflamatoria pélvica. Incluye abscesos y peritonitis pelviana, hipersensibilidad en el cuello uterino y en el abdomen.
Capacidad de resistencia de la N. gonorrhoeae
Esta bacteria exhibe actualmente resistencia ante los tratamientos con cefalosporinas y fluoroquinolonas. Sin embargo, cuando los gonococos colonizan el torrente sanguíneo, muestran sensibilidad a la administración de penicilina y otros medicamentos antimicrobianos.
6. Helicobacter pylori
Cuando esta bacteria se aloja en el estómago, genera un foco de infección que puede convertirse en gastritis o en úlcera péptica. Gran cantidad de personas, en el mundo, presentan infecciones asintomáticas por Helicobacter pylori, y la mayoría nunca se da cuenta.
Aún se desconocen las causas por las cuales esta bacteria provoca infecciones, mientras que sus focos de transmisión si se conocen; estos son de persona a persona a través de la saliva, por contacto con heces fecales o vómito. También, puede transmitirse a través de agua o alimentos contaminados. Su prioridad, de acuerdo a la OMS es 2 (elevada), en la lista de patógenos peligrosos.
Síntomas comunes de infección
Cuando estas infecciones presentan síntomas, suelen ser los siguientes:
- Ardor o dolor en la zona abdominal, especialmente agudo cuando el estómago está vacío.
- Náuseas y vómitos que pueden llegar a tener rastros de sangre o color negruzco.
- Falta de apetito y problemas para tragar.
- Eructos frecuentes.
- Inflamación en la zona abdominal.
- Pérdida incontrolada de peso.
- Evacuaciones con sangre.
Cuando los vómitos y las heces tienen sangre, es preciso consultar a un médico inmediatamente.
Complicaciones
Las infecciones provocadas por esta bacteria pueden llegar a generar graves patologías como:
- Gastritis. La presencia de la bacteria provoca irritación en la mucosa del estómago, inflamándolo.
- Úlcera. Si no se trata la gastritis o la bacteria se resiste al tratamiento, la mucosa que recubre el estómago y los intestinos se lesionan. Al quedar desprotegidos, los ácidos estomacales provocan una llaga abierta, es decir, una herida en la pared del estómago. Se estima que el 10% de pacientes con procesos infecciosos por esta bacteria, desarrollan una úlcera.
- Cáncer de estómago. Si no se curan, eventualmente la gastritis o la úlcera pueden convertirse en un cáncer estomacal.
Factores de riesgo
Normalmente, se necesitan ciertas condiciones especiales que facilitan la adquisición de infecciones por H. pylori. Por ejemplo, el hacinamiento, cuando no se cuenta con acceso al servicio de agua potable o convivir con una persona infectada por la bacteria. Algunos estudiosos estiman que vivir en países en vías de desarrollo es también un factor de riesgo.
Capacidad de resistencia de la H. pylori
La resistencia principal de la H. pylori es a las quinolonas, los macrólidos, los nitromidazoles y las rifamicinas. Sin embargo, se ha encontrado que son sensibles a la administración de amoxicilina y tetraciclinas, presentando una tasa muy baja de resistencia.
7. Streptococcus pneumoniae
Conocida como neumococo, esta bacteria normalmente se encuentra en el tracto respiratorio superior de toda la población mundial. Como agente patológico es la causante de la neumonía neumocóccica. Es considerada por la OMS como una bacteria prioridad 3 (media), en la lista para investigación y desarrollo de nuevos fármacos para su contención.
La neumonía neumocóccica se presenta súbitamente con los siguientes síntomas fiebre, escalofríos, dolor pleural, dificultad para respirar, tos con mucosidad amarillenta y leucocitosis. Suele ser causa de muerte importante en ancianos y bebés.
En los ancianos normalmente se requiere la radiografía de tórax, ya que su aparición a edad avanzada puede ser lenta. En cuanto a los niños, se presenta casi siempre con convulsiones y vómito.
Contagio
En el caso de la neumonía, se contagia a través del contacto directo con las secreciones de la persona enferma. Algunas condiciones especiales facilitan la adquisición de infecciones por esta bacteria, entre ellos la edad, hacinamiento, enfermedades crónicas, pobreza, hábito de fumar y las infecciones respiratorias crónicas.
Los sectores con mayores riesgos son los niños hasta los 3 años de edad y las personas mayores de 65 años. Sin embargo, como ya se indicó hay otros factores, además de la edad, que influyen en la adquisición de infecciones por neumococos.
Otras enfermedades
- Meningitis. Infección que puede ser una complicación derivada de otra infección como la neumonía, la otitis no tratada o una infección en los senos paranasales. Los signos típicos son cefalea, fiebre alta y rigidez del cuello. Las secuelas pueden ser parálisis, pérdida de la audición, disfunción mental, convulsiones y problemas de aprendizaje.
- Sinusitis paranasal. Esta infección puede convertirse en una afección crónica y polimicrobiana, aunque haya sido causada inicialmente por neumococos. Es una lesión que causa dolor y secreciones purulentas en los senos maxilares y etmoidales. Si se extiende al cráneo puede causar meningitis, tromboflebitis y abscesos cerebrales.
- Artritis séptica. Esta enfermedad, por lo general, surge como una complicación de infecciones neumocóccicas desarrolladas en otras partes del cuerpo.
- Otitis media aguda neumocóccica. Infección bacteriana del oído medio que puede complicarse produciendo laberintitis, mastoiditis, problemas de equilibrio, perforación de la membrana del tímpano e incluso meningitis.
Vacuna contra el neumococo
La vacuna conjugada neumocóccica (PCV13), debe ser inoculada a los niños entre los 2 meses de edad y los 6 años y a los adultos mayores de 65 años. Las personas entre 6 y 64 años se colocarán la vacuna solo si presentan algunas de estas condiciones:
- Implante coclear.
- Pérdida de líquido cefalorraquídeo.
- Asplenia congénita.
- Asplenia adquirida.
- Cuadros que comprometan el sistema inmunológico como el cáncer, trasplantes de órganos, insuficiencia renal y leucemia.
Capacidad de resistencia del S. pneumoniae
La principal resistencia de esta bacteria es a la penicilina. Investigaciones recientes evidencian que las cepas resistentes a los antibióticos basados en penicilina, se han incrementado en todo el mundo. También, es resistente a las cefalosporinas de tercera generación. Sin embargo, muestran sensibilidad a los tratamientos con rifampicina y vancomicina combinados.
Tipos de resistencia bacteriana
La resistencia natural es una cualidad intrínseca de las bacterias que no guarda relación con la aparición de los antibióticos. La población total de determinadas especies de bacterias, posee la capacidad de resistirse a los efectos de determinados antibióticos.
La resistencia adquirida es la más frecuente y la más importante, clínicamente hablando. Se manifiesta en bacterias que originalmente eran sensibles a un antibiótico y, progresivamente, desarrollaron mecanismos que las hicieron cada vez menos susceptibles a sus efectos.
Mecanismos de resistencia
Las bacterias han sufrido procesos muy importantes de adaptación a los cambios y a las agresiones externas. A través del tiempo, han desarrollado diferentes mecanismos para enfrentar los ataques de los diferentes antimicrobianos utilizados para erradicarlas.
El primer mecanismo es la mutación. Cuando el receptor (la bacteria) muta, deja de producirse la vinculación entre este y el antibiótico. En otros casos, la modificación la sufre el antibiótico. Cuando muchas cepas de una especie bacteriana son resistentes, fabrican una enzima que logra modificar o desnaturalizar al antibiótico.
Otro mecanismo muy efectivo se relaciona a la permeabilidad celular. Una bacteria impermeable, cierra sus poros impidiendo la penetración del fármaco. Finalmente, se puede mencionar la expulsión del antibiótico. Alunas bacterias han desarrollado la propiedad de expulsar el antibiótico fuera de la célula, mediante bombas de expulsión.
Estrategias farmacológicas para neutralizar la resistencia bacteriana
En los últimos años la farmacología ha hecho importantes intentos para reducir el avance y los daños de las bacterias más resistentes a los antibióticos. Una de las propuestas clínicas ha sido asociar diferentes antibióticos, en un solo fármaco, para generar sinergia, antagonismo o indiferencia.
- Efecto sinérgico. Se produce cuando el trabajo conjunto de ambos compuestos es mucho más eficiente que el efecto de cada uno por separado. Por ejemplo, en la combinación amoxicilina/ácido clavulánico, el segundo compuesto inhibe la acción de las enzimas que desactivan el antibiótico, mejorando su efecto.
- Efecto antagónico. Se basa en la premisa de que la acción combinada de ambos antibióticos, genera una competencia por la diana. Al actuar en el mismo espacio, buscan superarse uno al otro, tal es el caso de unir el cloranfenicol con los macrólidos.
- Indiferencia. Se estima que la asociación entre los dos antibióticos, tiene el mismo efecto de la suma de ambos fármacos, actuando cada uno por separado.
Estudios detectan conductas inteligentes en las superbacterias
Recientemente, las facultades de inteligencia artificial y matemáticas de la Universidad Veracruzana, en México, realizaron un estudio para detectar la presencia de inteligencia en las bacterias más resistentes. Para ello, cultivaron cepas de bacterias originales y cepas de bacterias con mutaciones.
A través de modelos matemáticos, explicaron el comportamiento de estas bacterias, a las que sometieron a un ambiente hostil, introduciendo sustancias agresivas. Los investigadores pudieron comprobar que, en comparación con las bacterias originales, las mutantes ponían en práctica mecanismos de defensa para sobrevivir.
Estas respuestas, calificadas como inteligentes, incluyen complejos sistemas de protección ante la introducción de sustancias capaces de eliminar microorganismos (biocidas).
Se observaron indicios de evolución en la cepa mutada, la cual, además de luchar contra el nutriente, compite por el espacio contra la cepa original. En todos los casos las bacterias originales tienden a desaparecer, mientras que las superbacterias sobreviven y se fortalecen.
¿El demonio de Tazmania tiene las respuestas?
En medio de la lucha contra las bacterias más resistentes a los tratamientos con antimicrobianos, investigadores de la Universidad de Sidney hicieron un importante hallazgo. La leche del demonio de Tazmania, contiene una sustancia llamada catelicidina que está siendo utilizada para incrementar la efectividad de los antibióticos.
Estos antibióticos se han probado en una de las bacterias más peligrosas, el Staphylococcus aureus. Con este compuesto se diseñaron moléculas que han tenido éxito desmontando las defensas que le permitían a la superbacteria eliminar los efectos de los medicamentos convencionales.
Se espera aplicar con éxito esta técnica a otras cepas bacterianas, especialmente las que han sufrido mutaciones, para medir su grado de efectividad. Se estima que, en combinación con otros fármacos, de manera sinérgica, la erradicación de focos infecciosos sea total.
Microorganismos al cine. Realidad y ficción
El ser humano parece sentir la necesidad de proyectar sus más profundos temores, para mirarlos desde fuera. Y está bien infundido el miedo aplastante que las bacterias, virus y otros microorganismos causan en la psiquis humana. Una manera de proyectarlos y enfrentarlos es convirtiéndolos en ficción. La cantidad de libros, obras de teatro, documentales y películas sobre esos temas se pierden de vista.
Curiosamente, esto tiene un morboso atractivo sobre los espectadores. Películas como la Amenaza Andrómeda (1971), Epidemia (1995), Los niños del hombre (2006) o Contagio (2011), han impactado en su momento a los amantes del cine. Historias de ficción que muestran los efectos devastadores de microorganismos fuera de control, que muestran el probable futuro de la humanidad.
Pero, ¿Cuánta ficción hay en esas historias? ¿Es real la probabilidad de aniquilación? Las superbacterias parecen estar decididas a que así sea. Se estima que, de no controlarse, para el año 2050, 10 millones de personas podrían morir por el efecto de las superbacterias.
Si se tiene en cuenta el estancamiento de las investigaciones, y que desde hace unos 30 años no se crean antibióticos nuevos, el panorama no es alentador. Entonces, vale la pena preguntarse, ¿La ficción mostrada en el cine, es realmente ficción? o sus mensajes tienen algo de profecía. En los investigadores está el destino de la humanidad.
El hombre y su fascinación por las bacterias
Las bacterias, igual que los dinosaurios, han ejercido siempre una fascinación sobre los seres humanos. Se trata de una mezcla de curiosidad, necesidad real de saber y temor. Esa pequeñísima forma de vida, que tantas complicaciones causa en las vidas de las personas, oculta aún muchos secretos por descubrir.
Es escurridiza, caprichosa y muy explosiva. Algunas de ellas, en particular, han mantenido al hombre en jaque durante todo su paso por la Tierra. De manera que, cuando Fleming hizo el gran descubrimiento de la penicilina, el ser humano creyó haberle ganado la batalla a la bacteria. Sin embargo, nada más lejos de la realidad.
Estos microorganismos, no solo exhiben una creciente capacidad para defenderse de los antibióticos. Han demostrado su habilidad para transferir esa cualidad a otras bacterias consideradas inocuas, justificando su título de superbacterias. Claramente, a pesar de su tamaño, plantean al hombre cuestiones difíciles de resolver. La tarea es difícil, porque las bacterias parecen siempre adelantarse.
Sin embargo, así como ellas luchan por sobrevivir en entornos hostiles, el hombre lleva miles de años haciéndolo. Por esto, cada vez que aparecen nuevas cepas multirresistentes, surgen también nuevas investigaciones y descubrimientos. Y, sin importar que tan amenazantes luzcan estos difíciles vecinos, el hombre siempre encuentra la forma de sobrevivir y fortalecerse como especie.
Referencias:
www.abc.es/ciencia/20150311/abci-penicilina-fleming-antibiotico-bacterias201503101345.html
www.who.int/es/news/item/27-02-2017-who-publishes-list-of-bacteria-for-which-new-antibiotics-are-urgently-needed
www.elsevier.es/es-revista-medicina-integral-63-articulo-resistencia-bacteriana-antibioticos-10022180
www.microbiologiaysalud.org/wp-content/uploads/2016/02/5-R.-Figueroa-Uso-imprudente-de-lo-sAB.pdlf
www.drugs.com/cg_esp/infecci%C3%B3n-acinetobacter-baumannii.html
www.msdmanuals.com/es/professional/enfermedades-infecciosas/bacilos-gramnegativos/infecciones-por-pseudomonas-y-pat%C3%B3genos-relacionados
medlineplus.gov/spanish/staphylococcalinfections.html
policlinicametropolitana.org/informacion-de-salud/5-bacterias-mas-peligrosas/
www.mayoclinic.org/es-es/diseases-conditions/h-pylori/symptoms-causes/syc-20356171
www.msdmanuals.com/es/professional/enfermedades-infecciosas/cocos-gramnegativos-y-cocobacilos/infecciones-por-acinetobacter
www.mayoclinic.org/es-es/diseases-conditions/infectious-diseases/in-depth/cre-bacteria/art-20166387
hospitalesangeles.com/saludyvida/padecimientos/articulo.php?id=2564
www.msdmanuals.com/es-cr/professional/enfermedades-infecciosas/enfermedades-de-transmisi%C3%B3n-sexual/gonorrea
www.solomamitis.com/tipos-de-resistencia-antibi%C3%B3tica
depa.fquim.unam.mx/bioseguridad/agentes/bacterias/bac_spneum.html
www.merckmanuals.com/es-us/professional/enfermedades-infecciosas/cocos-grampositivos/infecciones-por-neumococos













0 comentarios